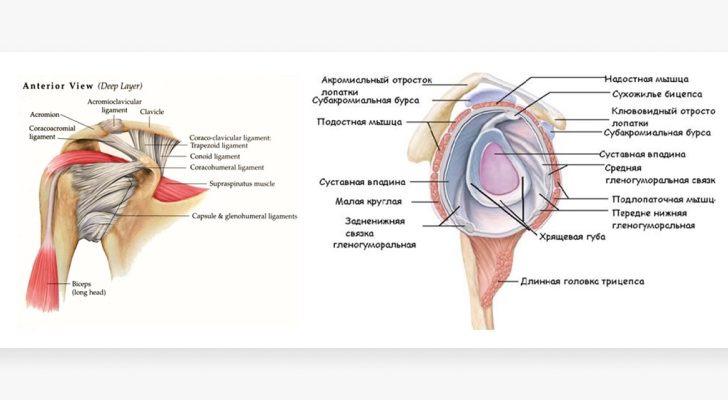
Плечевой сустав относится к самым подвижным в нашем теле. Причина – в его анатомической структуре, напоминающей шарнирный сустав. Он состоит из суставной ямки лопатки (гленоид лопатки), соприкасающейся с шарообразной головкой кости плеча. Гленоид лопатки и головка не совпадают по размерам. Этот недостаток компенсирует хрящевой валик (суставная губа), который окружает ямку, стабилизирует сустав и головку в нем. Такое строение позволяет нам поднимать руки, разводить их в стороны и за голову, совершать движения вокруг своей оси.
Немного статистики о первичном вывихе плечевого сустава:
В первое время повреждение плечевого сустава практически не беспокоит пациента: «вылетевшее» плечо легко вернуть на место, оно почти не болит. Проблема становится очевидной с увеличением рецидивов (обычно это случается через 4-18 месяцев от первичного происшествия), когда ухудшается трудоспособность и наблюдается снижение удовлетворенности жизнью.
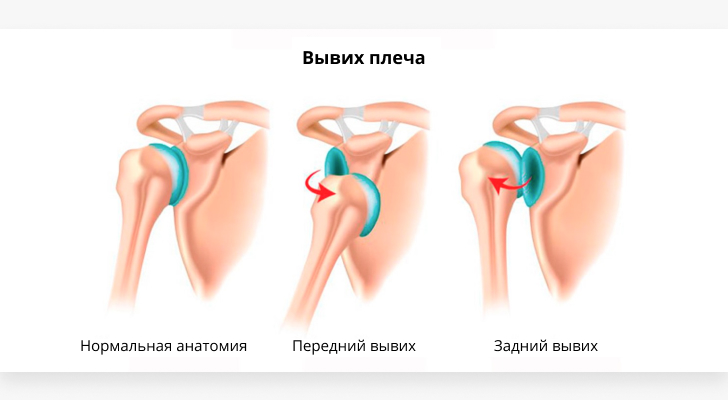
После первичных передних вывихов чаще всего развивается нестабильность плечевого сустава – смещение головки относительно ямки лопатки, возникающее без травмы или при незначительных нагрузках.
Многие пациенты не придают особого значения этой проблеме – либо вообще не обращаются за квалифицированной помощью, либо получают ее амбулаторно. Между тем ее недооценка приводит к ухудшению качества полноценной активной жизни в будущем.
Большинство травматологов-ортопедов ставит диагноз на основе клинической картины и рентгенологических исследований. Но они не дают полного понимания, какие структуры повреждены и чего ждать от консервативного лечения.
Традиционный метод лечения предусматривает вправление вывиха с последующей иммобилизацией конечности на срок 3-4 недели. Этот способ имеет положительный исход у большинства пациентов, исходя из того, что большая их часть не обращается за повторной медицинской помощью в ближайшие 1-1,5 года.
В отличие от первичного, повторный вывих может случиться и без травмы – при любых маховых движениях, заведении рук за голову, надевании одежды, причесывании, во сне и т. д. Привычный вывих может быть вызван осложнением травматического переднего вывиха: из-за неполноценности, отсутствия иммобилизации после вправления или при ранней физической нагрузке.
Причиной нестабильности также могут быть врожденные анатомические особенности строения плеча: недостаточная вогнутость суставной впадины лопатки, слабость капсульно-связочного аппарата, приводящая к избыточной подвижности (встречается у 10–15% населения). Повторный вывих имеет тенденцию к рецидивам, которые, в свою очередь, приводят к тому, что человек начинает самостоятельно устранять вывих путем обычного вправления и отказывается от квалифицированной медицинской помощи.
Необходимо отметить, что в 83,8 % нестабильность провоцируют различные внутрисуставные структуры сустава, особенно – дефекты костей: головки плечевой кости и суставной впадины лопатки).
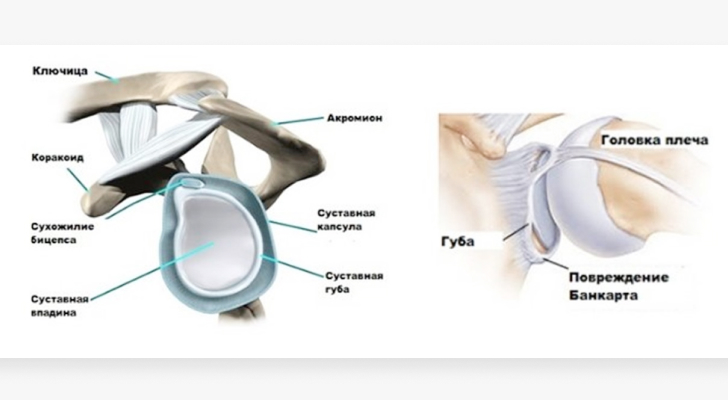
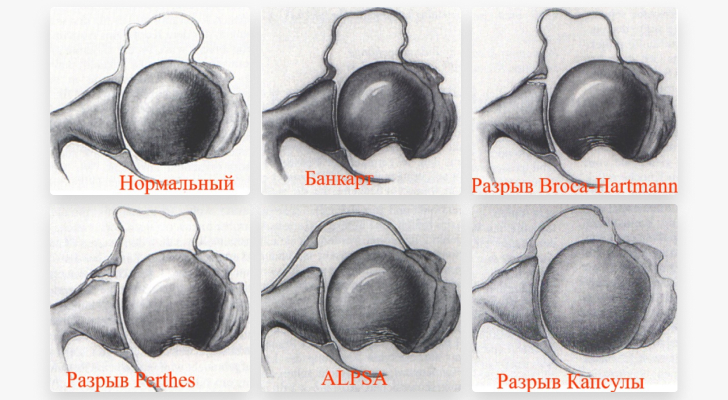
Повреждение Банкарта – классический отрыв передне нижней суставной хрящевой губы от впадины лопатки.
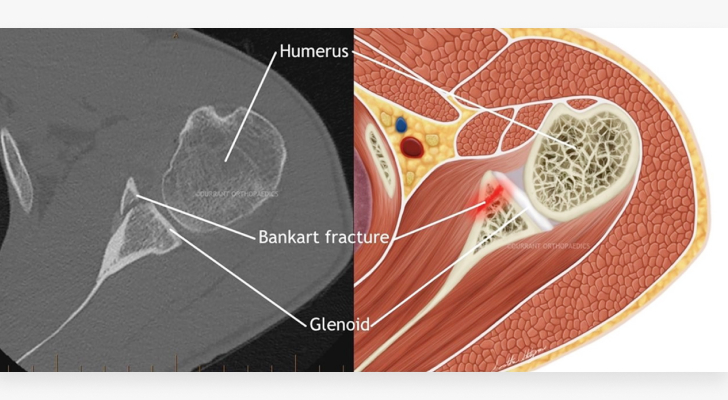
Перелом Банкарта – передненижнего фрагмента суставного отростка лопатки со смещением.
Повреждение суставной губы вместе с капсулой и связками сустава на разных уровнях и в различных модификациях – относятся к мягкотканным повреждениям плечевого сустава.
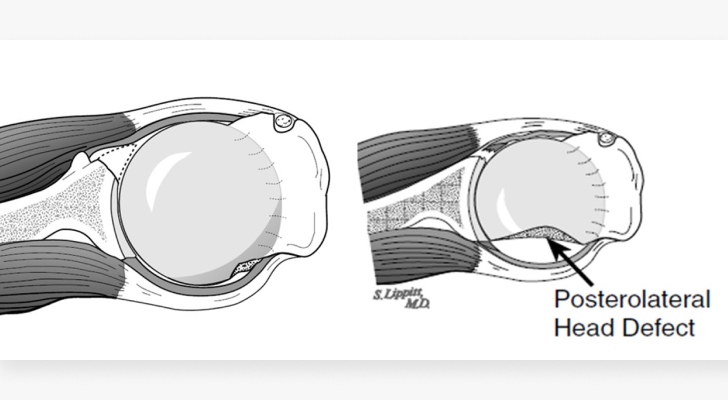
От 80 до 100 % случаев приходится на перелом Хилл-Сакса –вдавленный перелом задне-верхнего сегмента головки плечевой кости.
На первой консультации врач подробно собирает анамнез: выясняет при каких обстоятельствах произошел первичный вывих плеча – при травме или без нее, кто и где вправлял его (травматолог в лечебном учреждении или вывих вправлялся на месте), была ли проведена иммобилизация конечности, и на какой срок.
Дополнительно назначается обследование поврежденного сустава с проведением тестов на его нестабильность. Объективно оценить повреждение плечевого сустава позволяют: рентгенография, МРТ и в некоторых случаях – КТ.
На заключительном этапе консультации травматолог подробно рассказывает пациенту о выявленной патологии и обсуждает варианты оперативного лечения, показанного при такой патологии.
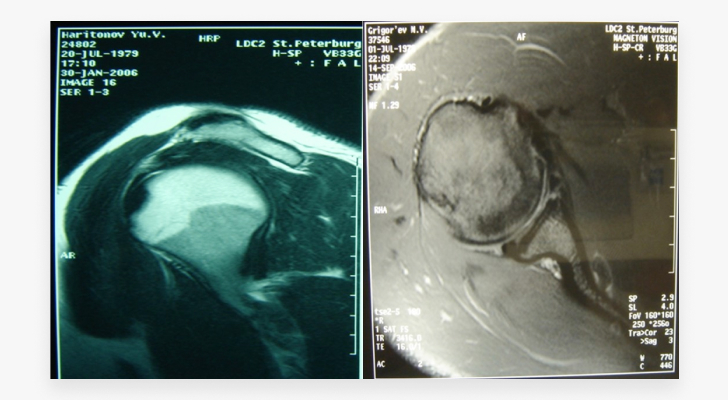
Стандартное первичное обследование включает рентгеновское исследование в передне-задней и аксиальной проекциях. Двадцать лет назад его было достаточно, чтобы врач определился с тактикой лечения. Сейчас рентгеновские проекции сильно проигрывают МРТ и КТ. Оба этих метода предоставляют более качественную визуализации повреждений и открывают более широкие возможности для лечения нестабильности плечевого сустава.
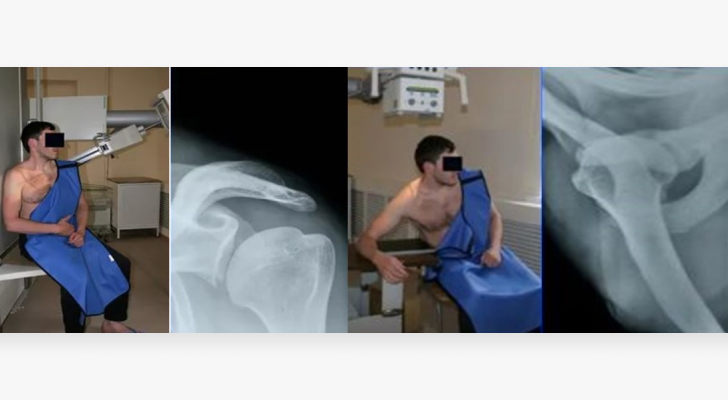
МРТ – высокотехнологичный неинвазивный безопасный вариант, который не имеет лучевой нагрузки. Качество снимков зависит от мощности магнитного поля томографа.
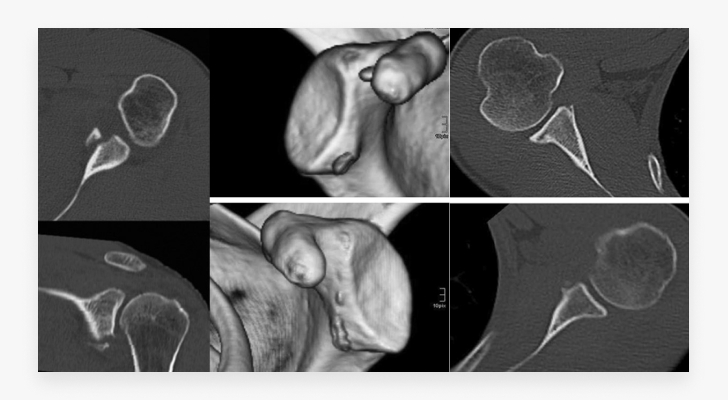
Другой информативный и более предпочтительный вид диагностики – спиральная компьютерная томография (СКТ). Она дополняет данные рентгена плечевого сустава, выполненного в различных проекциях.
На МРТ костные повреждения довольно хорошо визуализируются, но СКТ имеет более высокое качество и детализацию.
Преимущества современных методов исследований
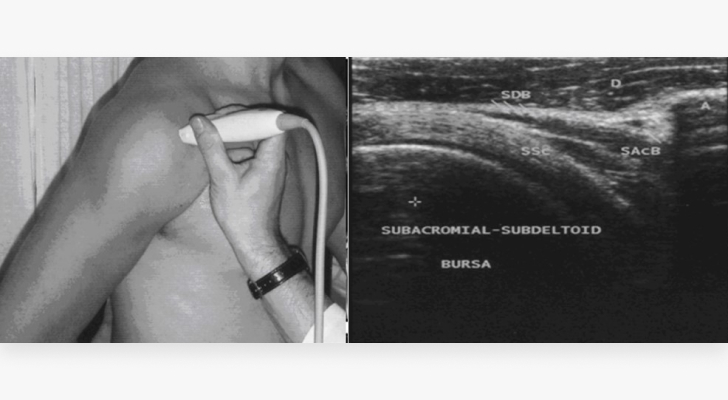
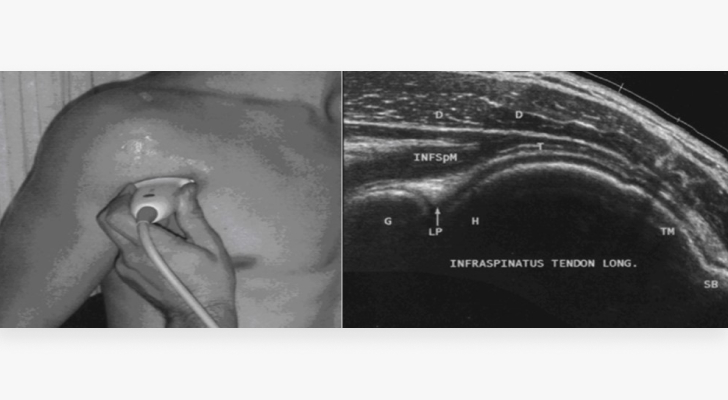
По причине низкой информативности УЗИ в первичной диагностике практически не используется. Однако данный вид исследования может выступать альтернативой другим методам (особенно МРТ), если у пациента имеются металлоконструкции или иные противопоказания.
Опыт показывает: если вывих плеча произошел второй раз, и тем более без травмы, то он будет повторяться снова и снова. Теряется здравый смысл ждать чего-то: каждый последующий вывих будет увеличивать костный дефект лопатки и головки плеча. Несмотря на распространенное заблуждение, что силовые упражнения укрепляют мышцы, единственным эффективным решением в данной ситуации является операция Латерже.
При классической травматической нестабильности при повреждении суставной губы и головки плеча типа Хилл-Сакса проводится операция Банкарта или другие ее модификации.
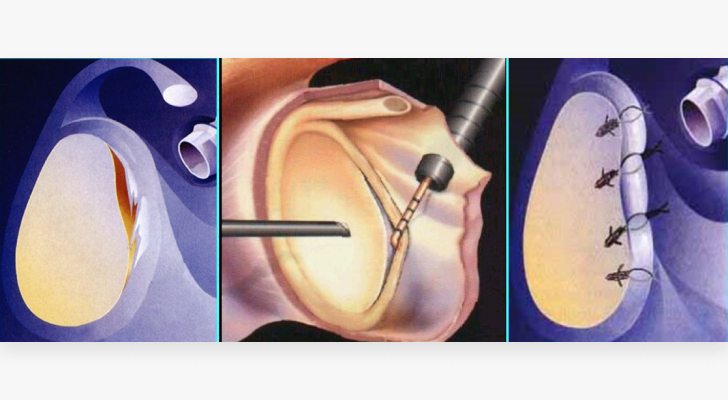
Артроскопическая операция Банкарта – «золотой стандарт» в лечении нестабильности плечевого сустава. Она проводится через несколько маленьких разрезов, через которые в сустав вводится оптика и специальные инструменты. Несколько якорных фиксаторов (металлических и биодеградируемых, рассасывающихся) формируют валик из суставной губы, капсулы и связок. Также используется бесшовная методика фиксация комплекса Банкарта. Таким образом восстанавливается нормальная анатомия плеча.
Артроскопический ремплиссаж выполняют при дефектах головки плеча типа Хилл-Сакса. Сухожилие подостной мышцы перемещают в зону дефекта головки и фиксируют в дефект якорным фиксатором, дополнительно стабилизируя плечевой сустав.
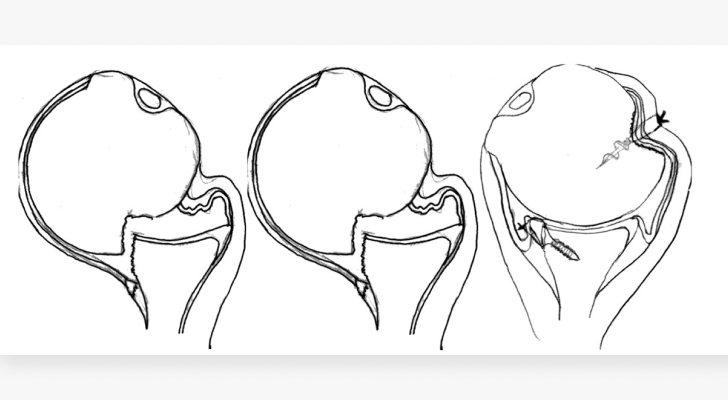
Учитывая многочисленно проведенные стабилизирующие артроскопические операции на плечевом суставе, статистические рецидивы нестабильности составляют до 10%.
В случаях костных повреждений гленоида лопатки, рецидивов нестабильности после артроскопической операции, нестабильности при дисплазии сустава в некоторых случаях у пациентов с высокой спортивной активностью проводится операция Латерже.
При мягкотканных внутрисуставных повреждениях плечевого сустава показана артроскопическая операция, при всех остальных проблемах – операция Латерже.
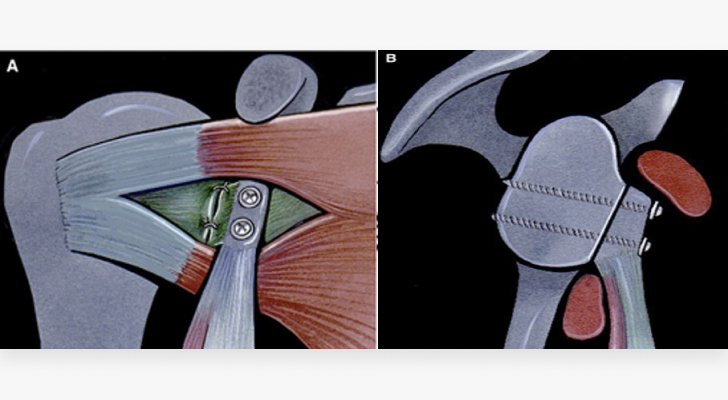
Операция Латерже – это передняя стабилизация сустава с использованием перемещенного клювовидного отростка лопатки на питающей сухожильно-мышечной ножке.
Проще говоря, проводится пересечение клювовидного отростка лопатки с сохранением прикрепленных к нему сухожилий клюво-плечевой и короткой головкой двуглавой мышцы. Далее через окно в продольно рассеченном сухожилии подлопаточной мышцы проводится отсеченный фрагмент клювовидного отростка с мышцами и фиксируется к переднему отделу гленоида лопатки 2-мя биодеградируемыми (рассасывающимися) винтами фирмы Bioretec (Финляндия). Таким образом восстанавливается дефект переднего отдела лопатки. Образованная мышечно-сухожильная поддержка не дает головке плечевой кости смещаться в момент наружной ротации и отведения верхней конечности. В некоторых случаях данная методика вызывает некоторое ограничение наружной ротации плеча.
После артроскопической стабилизации, в отличие от операции Латерже, восстановление утраченной функции проходит действительно быстрее. Однако не следует пренебрегать рекомендациями врача: соблюдать сроки и правильно выполняемую иммобилизацию оперированной конечности в течение 6 недель после операции.
Немаловажным является и подконтрольно проводимое восстановительное лечение с привлечением соответствующих специалистов-реабилитологов и физиотерапевтов. Как правило, полное восстановление функции плечевого сустава происходит примерно через 3 месяца после проведения операции. Возвращение в спорт допустимо, но не ранее, чем через полгода после операции. В целом это касается пациентов и после операции Латерже, но сроки восстановления увеличиваются в 1,5-2 раза.